Возможности ультразвуковой диагностики острого парапроктита.
22.08.2016
ВВЕДЕНИЕ
Острый парапроктит – острое воспаление околопрямокишечной клетчатки, обусловленное распространением воспалительного процесса из анальных крипт и анальных желез [1-3].
Острый парапроктит является самым распространенным заболеванием в практике неотложной хирургической колопроктологии. Пациенты этой группы составляют около 1 % всех госпитализированных в различные стационары хирургического профиля и 5 % среди страдающих заболеваниями ободочной и прямой кишки [4].
В числе острых гнойных поражений аноректальной зоны частота острого парапроктита приближается к 45 % [5]. Острый парапроктит распространен повсеместно и на протяжении многих десятилетий является предметом оживленных дискуссий на страницах отечественной и зарубежной литературы. Наиболее часто обсуждаются ишиоректальные, пельвиоректальные, ретроректальные и подковообразные гнойники, встречающиеся, по разным данным, с впечатляющим размахом: от 5 до 58 % случаев острого парапроктита [6, 7].
Развитие острого парапроктита обусловлено рядом предрасполагающих факторов, таких как: ослабление иммунитета вследствие сопутствующей острой или хронической инфекции, сосудистые изменения вследствие сахарного диабета, желудочно-кишечные расстройства, наличие геморроя, анальной трещины, криптита [1, 3, 8].
В настоящее время в клинической практике используется классификация, подразделяющая острый парапроктит по характеру возбудителя, локализации поражения, локализации крипты, вовлеченной в процесс воспаления, по характеру гнойного хода. Классификация применяется для определения тяжести поражения и выбора метода лечения [3, 9]. В клинической практике данная классификация чаще всего используется в следующем виде.
КЛАССИФИКАЦИЯ ОСТРОГО ПАРАПРОКТИТА
- ПО ХАРАКТЕРУ ВОЗБУДИТЕЛЯ:
- Аэробный.
- Анаэробный: клостридиальный, неклостридиальный.
- ПО ЛОКАЛИЗАЦИИ ПОРАЖЕНИЯ:
- Подкожный.
- Подслизистый.
- Межмышечный.
- Седалищно-прямокишечный (ишиоректальный).
- Тазово-прямокишечный: пельвиоректальный, ретроректальный, подковообразный.
- ПО ЛОКАЛИЗАЦИИ КРИПТЫ, ВОВЛЕЧЕННОЙ В ПРОЦЕСС ВОСПАЛЕНИЯ:
- Задний.
- Передний.
- Боковой.
- ПО ХАРАКТЕРУ ГНОЙНОГО ХОДА:
- Интрасфинктерный.
- Транссфинктерный.
- Экстарсфинктерный.
В последние годы все большее применение для топографической характеристики острого парапроктита находит ультразвуковая (УЗ) диагностика. По сравнению с огромным числом УЗ-исследований различных органов и систем опыт их применения в колопроктологии представлен достаточно скромно как в отечественной, так и зарубежной литературе [10, 11].
УЗИ позволяет оценить локализацию, размер, структуру патологического очага, наличие дополнительных ходов, степень вовлечения в воспалительный процесс стенки прямой кишки и волокон наружного сфинктера, глубину расположения патологического очага от кожных покровов [10, 12, 13]. Информативность УЗ-исследования в определении острого парапроктита составляет 80-89 % [10, 12, 13].
МАТЕРИАЛ И МЕТОДЫ
Исследование проводится на ультразвуковых аппаратах с использованием линейных и полостных датчиков в режиме серойшкалы и УЗ-ангиографии транспромежностным доступом или трансректально/ трансвагинально.
При исследовании транспромежностно линейный датчик устанавливают на перианальную область и полипозиционно исследуют стенки анального канала, подкожно-жировую клетчатку и мышцы промежности.
При исследовании трансректально (ТРУЗИ) больному, лежащему на левом боку, в анальный канал вводят полостной датчик на расстояние до 8 см с предварительно надетым на него резиновым баллончиком и откачанным из него воздухом. Через переходник баллончик заполняют дистиллированной водой (30-50 мл), что обеспечивает хорошую проводимость УЗ-луча. Датчиком осуществляют вращательные движения по часовой стрелке и проводят линейное УЗ-сканирование путем получения продольных сечений анального канала, вращая датчик. Точность УЗ-исследования достигает 90 % [14-18].
Д.Ю. Филлипов [19], L. Stewart и соавт. [20] пришли к заключению, что эндоректальная сонография позволяет с большей надежностью определить характер патологических изменений в клетчаточных пространствах и провести дифференциальную диагностику острого парапроктита с заболеваниями соседних органов. Чувствительность и специфичность метода, по данным Д.Ю. Филлипова [19], составили 89 и 80 % соответственно, а общая точность – 86 %. L. Stewart и соавт. указывают, что предоперационные данные сонографии были подтверждены на операции в 85 % наблюдений [20].
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
Пациентка А., 43 лет, обратилась в поликлинику с жалобами на боли в области заднего прохода, появление болезненного уплотнения в области ануса. Вышеуказанные жалобы беспокоили пациентку в течение недели. При осмотре общее состояние удовлетворительное. Кожные покровы и видимые слизистые – бледно-розовой окраски. Дыхательных, гемодинамических нарушений нет. АД 120/80 мм рт. ст. Пульс – 72 уд/мин, ритмичный. Живот не вздут, мягкий, безболезненный при пальпации. Стул регулярный, оформленный. Дизурии нет.
Status localis: при пальпации в подкожной клетчатке левой ягодицы определяется инфильтрат неправильной формы размером 4×2 см, туго-эластической консистенции, болезненный при пальпации, кожа над ним не изменена. При пальцевом исследовании прямой кишки на 2-3 часах по условному циферблату в дистальной трети анального канала в рубцах нечетко определяется воронкообразное втяжение (внутреннее свищевое отверстие?). Пациентке установлен клинический диагноз: “острый подкожный парапроктит”.
При УЗ-исследовании мягких тканей промежности выявлено: в перианальной области слева в проекции пальпируемого уплотнения на 2-3 часах по условному циферблату ближе к анальному каналу на глубине 0,6 см от поверхности кожи определяется гипоэхогенное жидкостное образование с четкими неровными контурами с наличием неоднородного гиперэхогенного подвижного содержимого размером 3,9×2,1×1,9 см, объемом 8,24 мл с утолщенными до 0,3 см стенками.
Описываемое образование прилежит к передне-боковой утолщенной стенке анального канала, нечетко от нее дифференцируется (см. рис. 1, а, б). По периферии образования – выраженная сосудистая реакция (см. рис. 1, в). По периферии образования ближе к ягодичной области – формирующийся свищевой ход размером 1,3×0,6×0,6 см (см. рис. 1, г).
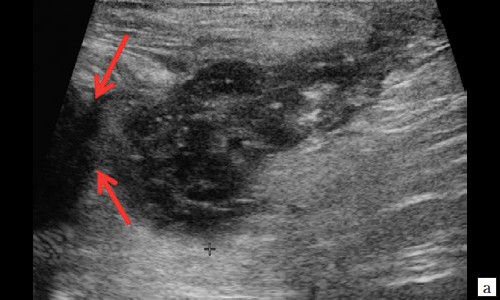
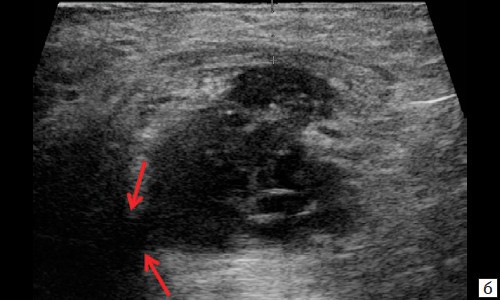
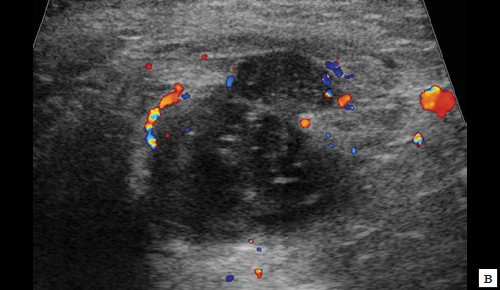
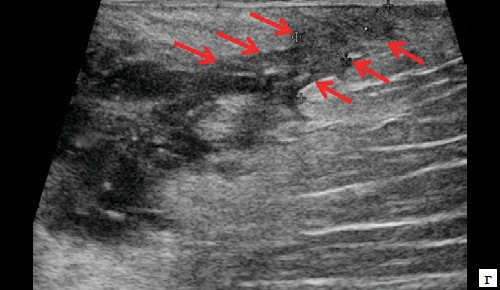
Рис. 1. а, б – В-режим. В перианальной области слева на глубине 0,6 см от поверхности кожи определяется гипоэхогенное жидкостное образование с четкими неровными контурами с наличием неоднородного гиперэхогенного подвижного содержимого размером 3,9×2,1×1,9 см, объемом 8,24 мл с утолщенными до 0,3 см стенками. Описываемое образование прилежит к передне-боковой утолщенной до 1,0 см стенке анального канала, нечетко от нее дифференцируется (стрелки);
в – режим ЦДК. В подкожно-жировой клетчатке по периферии образования отмечается обогащение сосудистого рисунка;
г – В-режим. По периферии образования ближе к ягодичной области – формирующийся свищевой ход размером 1,3×0,6×0,6 см (стрелки).
При ТРУЗИ передняя стенка анального канала утолщена до 1,3 см, неоднородной структуры, сниженной эхогенности; задняя стенка утолщена до 0,8 см, несколько неоднородной структуры, умеренно сниженной эхогенности. Сосудистый рисунок в передней стенке умеренно обогащен.
Пациентке по экстренным показаниям было выполнено оперативное вмешательство в объеме вскрытия и дренирования подкожного острого парапроктита.
В послеоперационном периоде больной проводилась антибактериальная терапия, выполнялись ежедневные перевязки (промывание раны растворами антисептиков, наложение повязок с мазями на водо- и жирорастворимой основе).
При контрольном исследовании через 3 дня после оперативного вмешательства: описываемое гипоэхогенное жидкостное образование с четкими неровными контурами с наличием неоднородного гиперэхогенного подвижного содержимого уменьшилось в размере до 2,4×1,7×1,8 см и объеме до 3,84 мл (рис. 2, а, б). В подкожно-жировой клетчатке по периферии гипоэхогенного образования отмечается уменьшение степени выраженности сосудистой реакции (рис. 2, в). Описываемый свищевой ход уменьшился в размере до 1,1×0,2×0,5 см (рис. 2, г).
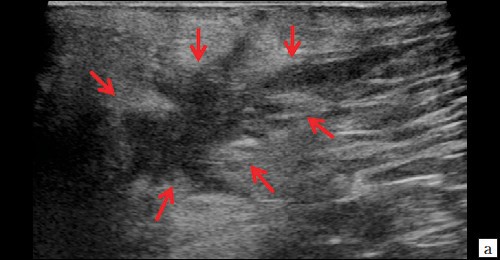
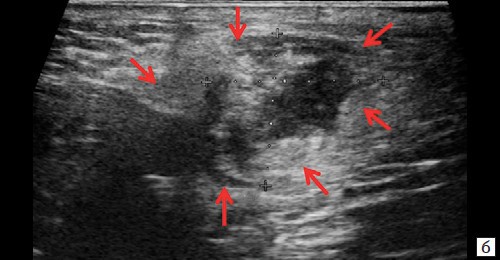
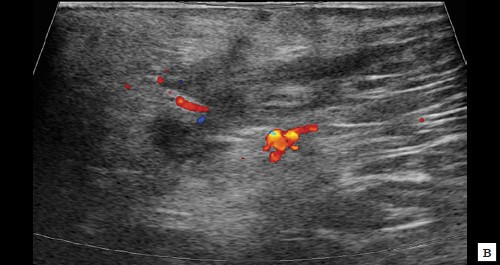
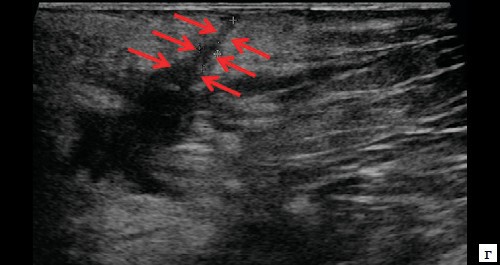
Рис. 2. а, б – В-режим. Через 3 дня после оперативного вмешательства. Описываемое гипоэхогенное жидкостное образование с четкими неровными контурами с наличием неоднородного гиперэхогенного подвижного содержимого уменьшилось в размере до 2,4×1,7×1,8 см, до объема 3,84 мл (стрелки);
в – режим ЦДК. Через 3 дня после оперативного вмешательства. В подкожно-жировой клетчатке по периферии гипоэхогенного образования отмечается уменьшение степени выраженности сосудистой реакции;
г – В-режим. Через 3 дня после оперативного вмешательства. Описываемый свищевой ход уменьшился в размере до 1,1×0,2×0,5 см (стрелки).
При контрольном УЗ-исследовании через 14 дней после оперативного вмешательства: описываемое гипоэхогенное жидкостное образование с четкими неровными контурами уменьшилось в размере до 1,1×0,6×0,8 см и объеме до 0,29 мл (рис. 3, а, б). Сосудистая реакция в подкожно-жировой клетчатке не определяется (рис. 3, в). Свищевой ход визуализируется нечетко, уменьшился в размере до 0,8×0,2×0,4 см (рис. 3, г).
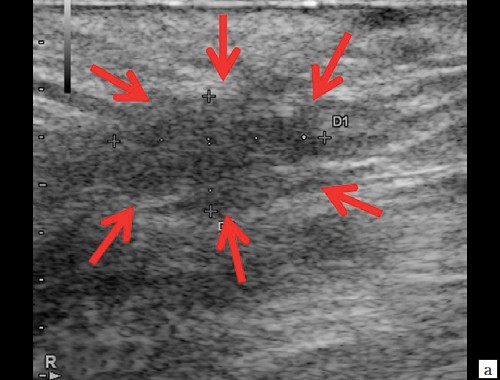
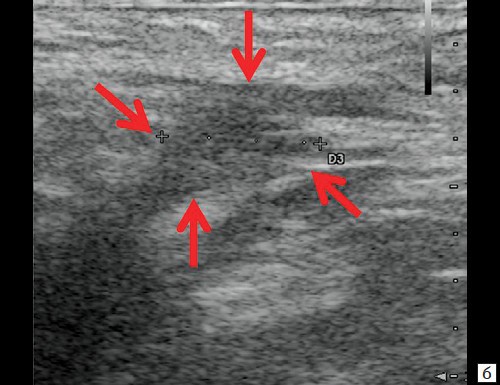
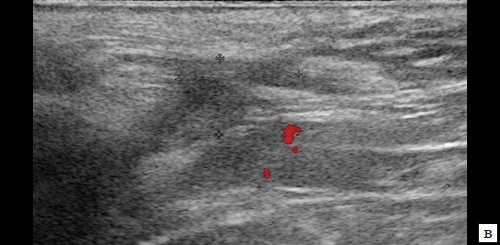
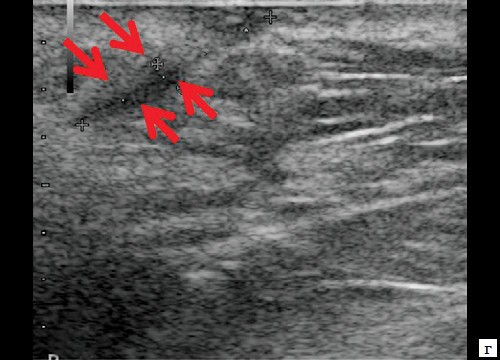
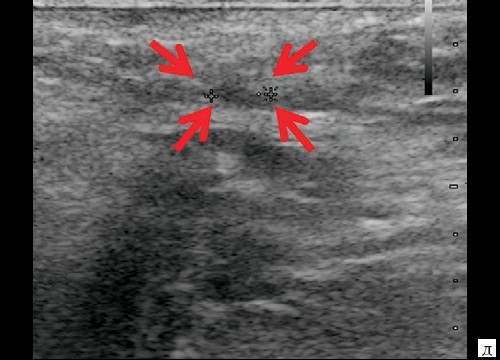
Рис. 3. а, б – В-режим. Через 14 дней после оперативного вмешательства. Гипоэхогенное жидкостное образование с четкими неровными контурами в перианальной области уменьшилось в размерах до 1,1×0,6×0,8 см, объемом 0,29 мл (стрелки);
в – режим ЦДК. Через 14 дней после оперативного вмешательства. Сосудистая реакция в подкожно-жировой клетчатке не определяется;
г, д – В-режим. Через 14 дней после оперативного вмешательства. Свищевой ход визуализируется нечетко, уменьшился в размере до 0,8×0,2×0,4 см (стрелки).
Через 3 месяца при контрольном осмотре больная жалоб не предъявляла. Status localis: на 1-2 часе по условному циферблату на расстоянии 2,0 см от края ануса определяется линейный послеоперационный рубец без признаков воспаления. При пальцевом исследовании прямой кишки на 2-3 часах в дистальной трети анального канала определяются рубцовые изменения (облитерированное внутреннее свищевое отверстие?).
При контрольном УЗ-исследовании: описываемое ранее жидкостное образование в подкожно-жировой клетчатке четко не визуализируется, в его проекции – умеренная неоднородность ткани без четких очаговых изменений (рис. 4, а). Сосудистый рисунок в подкожно-жировой клетчатке в данной проекции не обогащен (рис. 4, б).
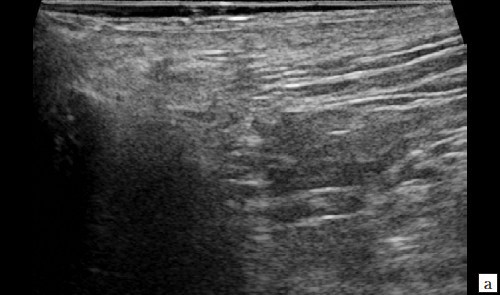
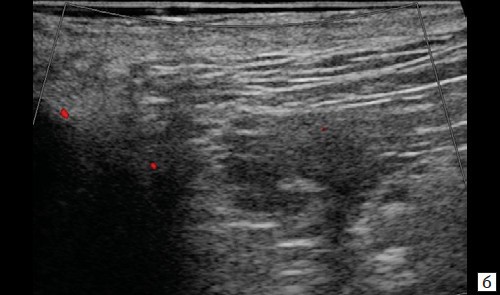
Рис. 4. а – В-режим. Через 3 месяца после оперативного вмешательства. Описываемое ранее жидкостное образование со свищевым ходом в подкожно-жировой клетчатке четко не визуализируется, в его проекции – умеренная неоднородность ткани без четких очаговых изменений;
б – режим ЦДК. Через 3 месяца после оперативного вмешательства. Сосудистый рисунок в подкожно-жировой клетчатке в данной проекции не обогащен.
ЗАКЛЮЧЕНИЕ
Таким образом, УЗ-исследование перианальной области при остром парапроктите позволяет определить локализацию, размеры гнойника, характер и количество содержимого гнойной полости, глубину расположения патологического очага от кожных покровов, инфильтрацию подкожной клетчатки, наличие свищевых ходов и дополнительных гнойных затеков, что имеет особо важное значение для установления диагноза с последующим выбором объема лечения.

 8 (017)
8 (017)